El trasplante de pulmón despega tras años en la retaguardia: “Ya no miro de reojo el calendario”
El año que se hizo el primer trasplante de pulmón en Córdoba, Ántonio Álvarez Kindelán estaba empezando la residencia y asistió a aquel evento como “una cosa de ciencia ficción”. Tres décadas después, el ahora jefe de Cirugía Torárica del Hospital Universitario Reina Sofía, donde aprendió a ser médico, cuenta con cierto orgullo que el año pasado colocaron 131 pulmones procedentes de donantes a pacientes que los necesitaban: “Somos el segundo hospital del mundo que más hizo, solo por detrás de Toronto”.
Los pulmones han sido siempre un órgano exigente. Mientras los cirujanos veían como los trasplantes de hígado, de riñón e incluso de corazón despegaban, los injertos dentro de la caja torácica seguían registrando resultados mucho menos alentadores. Pero el rumbo parece estar cambiando en los últimos años. La intervención pulmonar fue la que experimentó el mayor crecimiento en 2023 con un 30% más de trasplantes en relación al año previo y la supervivencia, aunque sigue siendo algo inferior a la de otros órganos, es del 86% tres meses después, según los datos del Registro Español de Trasplante Pulmonar. Al año, el porcentaje se sitúa en el 77,7%; a los cinco, un 55,5%.
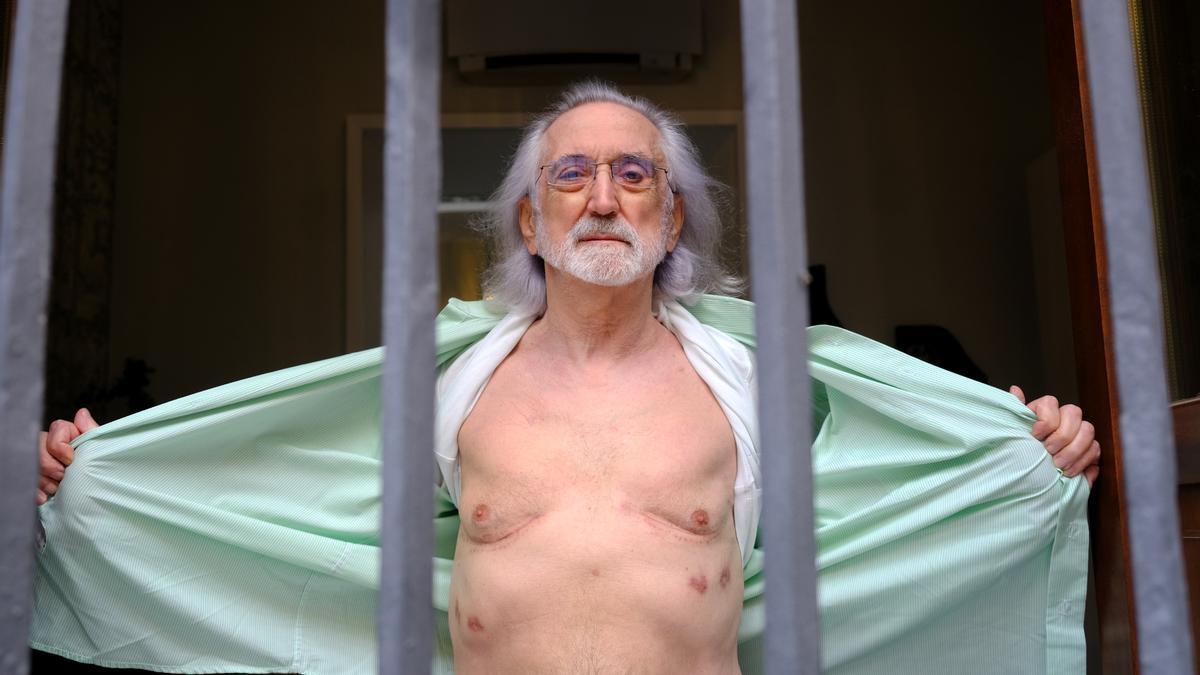
Antonio Guerrero estaba condenado a morir en dos años si no hubiese llegado un donante para él. Cambió sus pulmones hace cuatro meses y dijo adiós para siempre a un grave enfisema pulmonar que lo ataba a una máquina de oxígeno. Con 70 años no pensó que podría ser candidato. La intervención, tras comprobar que el resto de sus órganos estaban preparados para una cirugía muy demandante, fue un éxito. “Se han perfeccionado los fármacos antirechazo y simplificado las intervenciones, a mí ya no me tuvieron que partir el esternón”, relata desde su casa de Sevilla.
Es una de las 623 personas trasplantadas de pulmón en España en 2024. Su evolución, cuatro meses después de entrar en quirófano, ha sido inusualmente rápida y sin complicaciones. “Esto no ha sido trasplantarme y tirarme a la calle, quiero que la gente lo sepa. Del postrasplante se sabe muy poco y es un dolor físico profundo. A cambio, esta nueva vida me va a permitir besar a mi nieta durante muchos más años. Ya no miro de reojo el calendario”.
La gráfica de arriba dibuja el ascenso casi sin interrupción de estas intervenciones desde 1990. ¿Qué hay detrás de los datos? Media docena de médicos consultados por elDiario.es apuntan a tres factores: la donación en asistolia, la preservación durante más tiempo de los órganos intactos y la perfusión exvivo, una técnica que permite 'curar' los pulmones que no son aptos para ser trasplantados.
La donación en asistolia se permite en España legamente desde 1999. Sin embargo, ha pasado tiempo hasta que los hospitales han incorporado a estos donantes masivamente. Hasta aquel año solo podían donar órganos las personas que tenían una muerte encefálica. Ahora, son potenciales donantes también los pacientes a los que “se limita” el soporte vital –con consentimiento de la persona o, si no es posible, de la familia– al constatarse que sus daños son irreversables. Entonces el corazón se para.
“En estos casos el fallo cardiaco produce la muerte cerebral y a partir de ahí se produce la donación”, explica Nuria Novoa, presidenta de la Sociedad Europa de Cirugía Torácica (ESTS) y jefa de este servicio en el Hospital Universitario Puerta de Hierro de Madrid. Adaptar la legislación permitió “aumentar la posibilidad de disposición de donantes”: en 2024, más del 50% de las donaciones fueron en asistolia. ¿Por qué ha tardado tanto en despegar si estaba permitido desde 1999? Álvarez Kindelán admite que “ha habido reticencias por implicaciones de origen ético” aunque “en los últimos diez años se ha producido una generalización del conocimiento, del uso, de ver que las cosas funcionan”.
Cinco horas más de gracia
Otro avance clave tiene que ver con algo que podría parecer menor a priori: la temperatura de conservación de los órganos. A finales de los noventa, se descubrió que los pulmones se preservaban durante más tiempo intactos a diez grados, ni uno más ni uno menos.
“Es una historia curiosa porque, pese a que se sabía, porque se habían hecho estudios, no teníamos una forma completamente segura de mantener esa temperatura exacta, así que cayó en desuso y se impuso la costumbre de poner los órganos en hielo, como se hace con los demás”, cuenta Novoa. Un grupo de investigación de Toronto, que son una especie de faro que ilumina a los especialistas de todo el mundo, recuperó hace unos años aquellos datos y se repitieron los estudios con buenos resultados.
Actualmente hay en marcha una investigación en la que participa el Hospital Puerta de Hierro con centros de Canadá o Austria, para comparar la preservación más tradicional con la nueva, aunque como ya hay datos sólidos la práctica se está llevando a cabo en diferentes hospitales españoles. También en el Reina Sofía de Córdoba. Esta decisión permite que los pulmones sean viables hasta 12 horas después de ser extraídos, frente a las siete de máximo que aguantaban en hielo. Cinco horas de más dan un margen extraordinario a los hospitales para organizarse y eso revierte en una mayor seguridad para los pacientes, sostiene el cirujano David Gómez de Antonio, vocal de la Sociedad Española de Cirugía Torácica (SECT).
“Está demostrado que los trasplantes que se llevan a cabo desde las siete de la tarde van peor que los que se hacen a las siete de la mañana. En un turno programado el hospital está a pleno rendimiento y hay más posibilidades de actuar si se da un problema, el equipo viene descansado de casa... Los errores humanos son más frecuentes por la noche y la madrugada, sobre todo”, dimensiona. Álvarez Kindelán resume con solemnidad esta nueva era: “Se ha acabado la edad de hielo en los trasplantes de pulmón”.
Arreglar los pulmones que no son aptos
La última y más sofisticada novedad –también la que tiene menor impacto por su elevado coste– es la perfusión ex vivo de los pulmones. Se trata de una técnica para colocar los órganos en un soporte y emular su funcionamiento dentro del cuerpo. Es una máquina muy específica que hoy solo usan en el Reina Sofía de Córdoba –otros centros que la utilizaban han dejado de hacerlo– y que permite intervenir sobre pulmones que inicialmente no eran aptos para trasplante.
Por ejemplo, los órganos que vienen contusionados por un accidente de tráfico o que tienen mucho líquido (edema). En este último caso, la máquina permite secarlos para que el oxígeno pueda atravesar. “Con esta técnica incrementamos el pool de donantes válidos, es un recurso que no podemos despreciar, cada órgano es un tesoro. Pero sí debemos pensar bien cuáles ponemos en la máquina, intentar saber de antemano cuáles son recuperables”, desarrolla el cirujano. El reacondicionamiento –la puesta a punto de los pulmones– puede durar hasta seis horas.
“Quiero vivir intensamente el tiempo que me quede, que ni lo sé ni me preocupa”, zanja Guerrero, que acaba de terminar un libro que cuenta cómo tener una segunda oportunidad para vivir con calidad gracias a un donante anónimo. Lo ha titulado El hombre que respiró dos veces.





2